Atopowe zapalenie skóry (AZS) – przewodnik dla pacjentów i bliskich 💙
Atopowe zapalenie skóry (AZS, egzema atopowa) to przewlekła, nawrotowa choroba zapalna skóry, związana z zaburzeniem bariery skórnej i nadreaktywnością układu odpornościowego. Objawia się suchą, swędzącą skórą oraz zmianami wypryskowymi, które zaostrzają się okresowo pod wpływem różnych czynników. Dobra wiadomość? Dzięki właściwej pielęgnacji, leczeniu i edukacji większość osób może skutecznie kontrolować objawy i normalnie funkcjonować. 🌿
Kogo dotyczy AZS? 👶👧🧑🦱👵
- Początek najczęściej w niemowlęctwie lub wczesnym dzieciństwie, ale choroba może ujawnić się także u dorosłych.
- Często współistnieje z innymi chorobami alergicznymi: astmą i alergicznym nieżytem nosa (tzw. marsz atopowy).
- Nasilenie objawów bywa sezonowe i/lub związane z ekspozycją na czynniki drażniące.
Jak wygląda AZS? Objawy i obraz kliniczny 🔎
- Silny świąd skóry (objaw kluczowy), suchość, skłonność do pęknięć i nadkażeń.
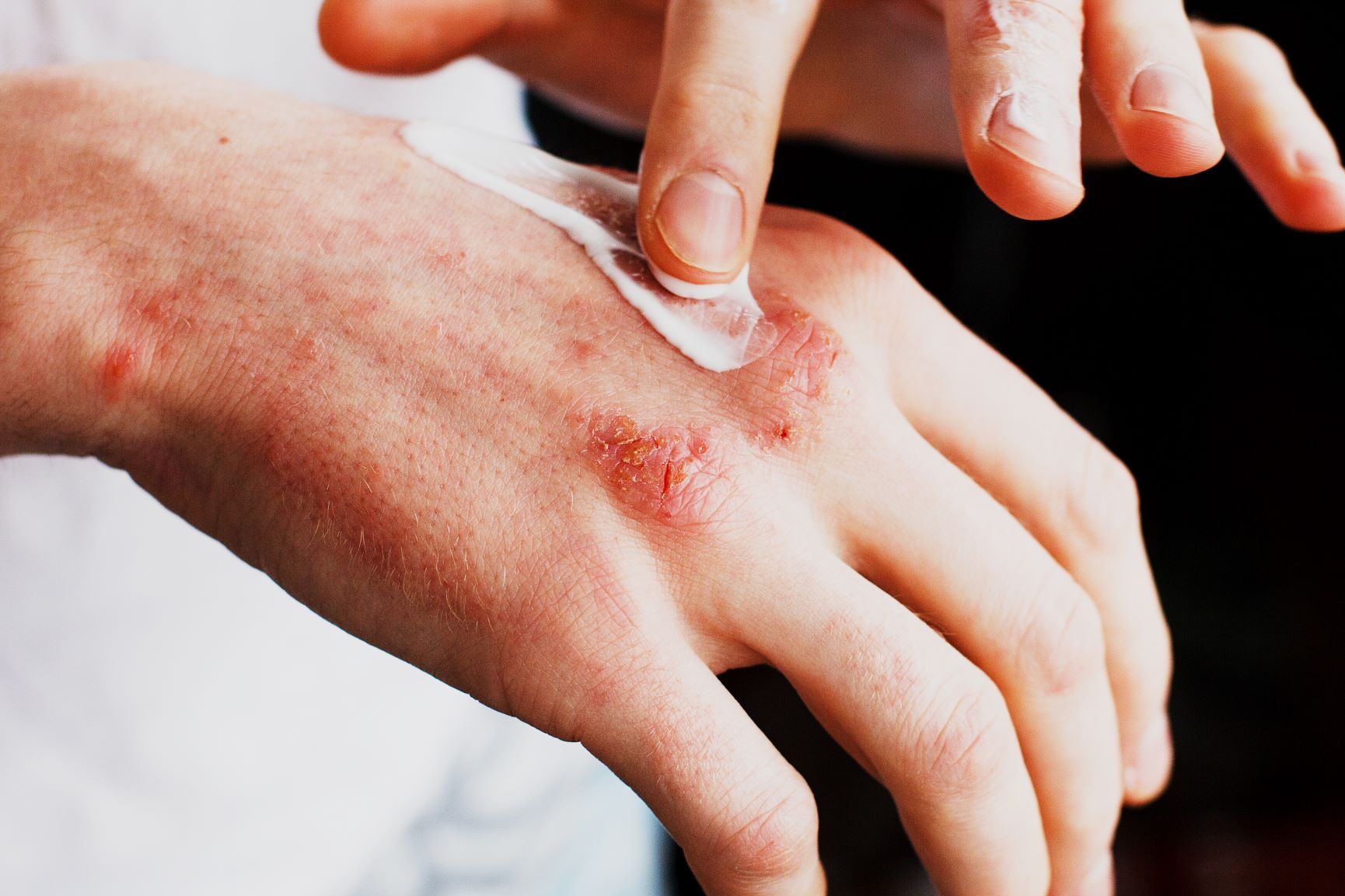
- Zmiany wypryskowe: zaczerwienienie, grudki, pęcherzyki/„sączenie”, strupy; przewlekle – pogrubienie skóry (lichenizacja).
- Lokalizacja zależna od wieku:
- Niemowlęta: policzki, owłosiona skóra głowy, wyprostne części kończyn.
- Dzieci: zgięcia łokciowe i podkolanowe, nadgarstki, kark, powieki.
- Dorośli: twarz, szyja, dłonie, górna część ciała, często przewlekłe zmiany na rękach.
Co nasila AZS? Typowe czynniki wyzwalające ⚠️
- Drażniące detergenty, mydła, gorące prysznice, wełna i szorstkie tkaniny.
- Suche, zimne powietrze; nagłe zmiany temperatury, pot.
- Stres, niewyspanie.
- Infekcje skóry (np. bakteryjne), wirusowe (np. HSV), grzybicze.
- Czasem alergeny (roztocza, pyłki, sierść) lub pokarmy u małych dzieci – zawsze weryfikacja medyczna.
Rozpoznanie 🩺
- Diagnoza opiera się na obrazie klinicznym i wywiadzie (przewlekły świąd, typowa lokalizacja, suchość skóry, nawroty).
- Testy alergiczne (skórne, swoiste IgE) rozważa się przy podejrzeniu współistniejącej alergii – nie są konieczne u każdej osoby z AZS.
- Podejrzenie alergii kontaktowej? Możliwe testy płatkowe (patch tests), zwłaszcza u dorosłych z długotrwałymi zmianami na dłoniach/twarzy.
Leczenie – 6 filarów skutecznej kontroli 🧰
1) Pielęgnacja bariery skórnej (codziennie) 🛡️
- Emolienty 2–3 razy dziennie i zawsze po kąpieli; wybieraj preparaty bez zapachu, z ceramidami, gliceryną, mocznikiem (u dzieci małe stężenia).
- Kąpiele krótkie (5–10 min), w letniej wodzie; delikatne syndety zamiast mydeł.
- Osuszanie przez delikatne „odciskanie” ręcznikiem, natychmiastowa aplikacja emolientu („3 minuty po kąpieli”).
- Odzież: bawełna, bambus; unikaj wełny i obcisłych ubrań.
- Technika „wet-wrap” (opatrunki mokre) w zaostrzeniach – po konsultacji, zwykle krótkoterminowo.
2) Leczenie miejscowe zmian 🔬
- Glikokortykosteroidy (maści/kremy) o dobranej mocy i czasie – krótko w zaostrzeniu, zgodnie z zaleceniem lekarza. Warto znać zasadę „fingertip unit” dla dawki.
- Inhibitory kalcyneuryny (takrolimus, pimekrolimus) – na wrażliwe okolice (twarz, fałdy), do terapii podtrzymującej i „proaktywnej” (2 razy w tygodniu w miejscach nawrotów).
- Inhibitory PDE‑4 (jeśli dostępne) – alternatywa u części pacjentów.
- Antyseptyki miejscowe lub krótkie kursy antybiotyków miejscowych przy ograniczonych nadkażeniach; szerokozakresowe antybiotyki ogólne tylko przy rozległych infekcjach zgodnie z decyzją lekarza.
3) Fototerapia ☀️
- UVB 311 nm (NB‑UVB) lub UVA1 w średnio‑ciężkich i ciężkich postaciach, gdy leczenie miejscowe nie wystarcza. Terapia pod kontrolą specjalistyczną.
4) Leczenie ogólne/nowoczesne 💉
- Leki biologiczne: dupilumab, tralokinumab – u umiarkowanego/ciężkiego AZS, gdy standardowe leczenie zawodzi.
- Inhibitory JAK (np. upadacytynib, abrocytynib) – doustne, dla wybranych pacjentów z ciężkim AZS.
- Krótkoterminowo: cyklosporyna A; rzadziej metotreksat/azatiopryna – po kwalifikacji i monitoringu.
- Decyzję o doborze terapii podejmuje dermatolog/alergolog.
5) Kontrola świądu i snu 😴
- Chłodne okłady, regularne emolienty, krótko przycięte paznokcie.
- Leki przeciwhistaminowe II generacji słabo działają na świąd AZS, ale bywają pomocne przy współistniejącej alergii; sedatywne leki nocą – tylko doraźnie i po uzgodnieniu.
6) Profilaktyka nawrotów („proaktywna” terapia) 🔄
- Po opanowaniu zaostrzenia: 2x/tydz. cienka warstwa sterydu o małej mocy lub inhibitora kalcyneuryny na miejsca „problematyczne”, plus codzienne emolienty.
Zakażenia skóry – na co uważać? 🧫
- Nadkażenie bakteryjne (często S. aureus): nasilenie sączenia, żółte strupy, ból – skontaktuj się z lekarzem.
- Eczema herpeticum (HSV) – stan nagły: bolesne, rozległe pęcherzyki/owrzodzenia, gorączka, złe samopoczucie. Wymaga pilnej pomocy medycznej i leczenia przeciwwirusowego. 🚑
Dieta i alergie pokarmowe 🍽️
- Eliminacje tylko po potwierdzeniu alergii i pod kontrolą specjalisty/dietetyka – nieuzasadnione diety mogą szkodzić (niedobory, stres).
- U niemowląt z podejrzeniem alergii na białko mleka krowiego – decyzje dietetyczne po konsultacji medycznej.
- Probiotyki – efekty zróżnicowane; rozważ indywidualnie z lekarzem.
AZS u dzieci vs. dorosłych 👶👩
- Dzieci: częściej związane z alergiami, konieczna edukacja opiekunów/szkoły, plan działania na zaostrzenia.
- Dorośli: częste zmiany na dłoniach (kontakt z detergentami), twarzy i szyi; rozważ testy płatkowe przy podejrzeniu alergii kontaktowej.
- Ciąża/karmienie: plan leczenia ustal z lekarzem (bezpieczeństwo leków).
Praktyczny plan pielęgnacji – przykład na co dzień 🧭
- Rano:
- Szybki prysznic, delikatny syndet, osuszenie „na dotyk”.
- Emolient na całą skórę; lek miejscowy na aktywne zmiany (wg zaleceń).
- Wieczorem:
- Kąpiel 5–10 min w letniej wodzie; emolient w 3 minuty po kąpieli.
- W zaostrzeniu: krótki kurs sterydu/inhibitora kalcyneuryny; rozważ „wet‑wrap”.
- Zawsze:
- Bawełniana piżama, chłodna sypialnia, unikanie drapania (alternatywy: ucisk, chłodny okład).
Mity i fakty 🧠
- „Sterydy niszczą skórę.” – Mit przy prawidłowym stosowaniu. Odpowiednia moc, krótki czas i właściwa technika są bezpieczne i skuteczne.
- „AZS to tylko sucha skóra.” – Mit. To choroba zapalna wymagająca leczenia i profilaktyki nawrotów.
- „Dieta wyleczy AZS.” – Zwykle nie. Dieta ma sens tylko przy udokumentowanej alergii pokarmowej.
Kiedy zgłosić się do lekarza? 📅
- Zaostrzenia mimo prawidłowej pielęgnacji i leków miejscowych.
- Rozległe, sączące zmiany, ból, gorączka – podejrzenie infekcji.
- Podejrzenie anafilaksji lub eczema herpeticum.
- Potrzeba kwalifikacji do fototerapii/leczenia biologicznego/JAK inhibitorów.
- Wpływ objawów na sen, naukę/pracę, samopoczucie psychiczne.
Wsparcie i zasoby 🤝
- Zespół: dermatolog, alergolog, lekarz rodzinny, pielęgniarka dermatologiczna, psycholog, dietetyk kliniczny.
- Plan postępowania (eczema action plan) – poproś lekarza o pisemne wskazówki na okres remisji i zaostrzeń.
- Jeśli to strona SPChC: wspieramy edukację, kierujemy do rzetelnych źródeł i nowoczesnych terapii, łączymy pacjentów z programami wsparcia. Skontaktuj się z nami – pomożemy. 🌟
Informacje edukacyjne nie zastępują porady lekarskiej. W razie wątpliwości lub nasilenia objawów skonsultuj się z lekarzem. 🩺

No responses yet